
Osteocondroza este considerată o boală comună a coloanei vertebrale. Cel mai mult, din cauza specificului stilului de viață, partea inferioară a spatelui suferă, prin urmare, simptomele osteocondrozei coloanei lombare sunt mai frecvente decât altele. Patologia este la fel de periculoasă atât pentru bărbați, cât și pentru femei, indiferent de vârstă. Pacienții cu boală poartă un corset, suferă în timpul sarcinii. Dieta și exercițiile fizice devin esențiale.
Boala este evidențiată într-o secțiune separată a Clasificării Internaționale a Bolilor a 10-a revizuire (ICD-10) și se referă la dorsopatia deformatoare (ICD-10 M42-43). Osteocondrozei coloanei vertebrale i s-a alocat un cod - M42 conform ICD-10. Există astfel de opțiuni pentru ICD-10:
- Osteocondroza juvenilă - M42. 0 conform ICD-10.
- Osteocondroza la adulți - M42. 1 conform ICD-10.
- Forme nespecificate - M42. 9 conform ICD-10.
Dacă mai devreme boala sa răspândit la persoanele cu vârsta peste 30 de ani, atunci recent a existat o tendință de a afecta patologia generației tinere. Asociat cu stresul și expunerea prelungită la computer, un stil de viață pasiv.
Spatele inferioara se confrunta intotdeauna cu sarcini mari atat in ceea ce priveste caracterul motor cat si din cauza greutatii corporale. Femeile suferă foarte mult în timpul sarcinii, persoane al căror istoric de viață include numeroase leziuni ale coloanei lombare și ignoră un astfel de factor precum exercițiul. De asemenea, studiind cauzele herniei intervertebrale, lezarea nervului sciatic, se poate evidenția principalul factor - osteocondroza pe termen lung.
Cauzele și etapele patologiei
Toate cauzele care duc la patologie pot fi împărțite în externe și interne. Primele sunt asociate cu diverse influențe ale factorilor externi. Persoanele care duc un stil de viață sedentar, care au greutate corporală excesivă, sunt predispuse la osteocondroză. În plus, există astfel de factori predispozanți:
- profesii asociate cu o ședere lungă într-o poziție șezând;
- hipotermie;
- slăbirea apărării organismului asociată cu stres, surmenaj.
Cauzele interne se bazează pe predispoziția genetică și pe diferite boli. Cu bolile endocrine, refacerea oaselor, țesutului muscular și nutriția lor sunt perturbate. Această afecțiune poate fi observată odată cu vârsta și cu o predispoziție genetică, mai ales dacă istoricul medical indică leziuni ale coloanei vertebrale la o vârstă fragedă.

Tulburările patologice ale structurii coloanei vertebrale accelerează apariția osteocondrozei, dacă nu este tratată, boala progresează rapid. Cele mai semnificative afecțiuni sunt cifoza, scolioza. De asemenea, istoricul medical indică faptul că cea mai frecventă cauză a bolii este leziunea coloanei vertebrale.
Boala are 4 etape de progresie. În prima etapă, nu există tulburări grave în nutriția și structura discurilor spinale. Simptomele sunt ușoare. Ele pot fi îndepărtate cu ușurință cu analgezice. Este posibil să vindeci boala în această perioadă cât mai repede posibil, principalul lucru este să nu te încălzești, să nu-ți încordezi spatele. Dieta și reabilitarea ajută foarte mult.
Adesea, osteocondroza începe să apară în timpul sarcinii, dacă nu este tratată, trece rapid la etapa următoare. Istoria bolii consideră corsetul un remediu eficient pentru progresia bolii.
A doua etapă se caracterizează prin proeminențe și manifestări clinice vii. Tratamentul devine dificil, exacerbarea apare mai des. Pentru fete, înainte de sarcină, este necesar să se vindece boala pentru a evita complicațiile datorate depozitelor de sare și deplasării vertebrelor. Pot exista probleme cu mersul la toaletă, atunci lumânările speciale vor ajuta. Un corset, o dietă, exercițiile zilnice și ERT pot fi, de asemenea, eficiente.
A treia și a patra etapă sunt periculoase cu apariția herniilor intervertebrale, complicații și tulburări în activitatea organelor interne. Numai dieta și masajul nu vor ajuta. Uneori, singura cale de ieșire în lupta împotriva bolii poate fi tratamentul chirurgical. În viitor, o persoană va trebui să poarte un corset și să se recupereze pentru o lungă perioadă de timp.
Simptome
Semnele de osteocondroză lombară încep să apară în prima etapă a bolii odată cu debutul unei dureri ascuțite în regiunea lombară. Exacerbarea la început trece rapid și nu interferează cu funcționarea normală a capacității de lucru. În timpul sarcinii, o femeie simte constant disconfort și tensiune musculară.
Odată cu progresia bolii, exacerbarea apare mai des, dar poate fi îndepărtată cu analgezice. Simptomele durerii devin prelungite, dureroase. Dacă fibrele nervoase sunt afectate, atunci durerea iradiază în diferite părți ale corpului. Poate fi un picior, fese și diferite zone ale spatelui. Durerea crescuta apare atunci cand stai intr-o pozitie pentru o perioada indelungata, miscari bruste sau ridicari de greutati. Poate apărea un semn caracteristic de osteocondroză - o durere de spate.
Pe lângă senzația de durere, corsetul muscular are de suferit. Mușchii spatelui sunt în permanență într-o stare tensionată, dureroasă la apăsare. În timp, exacerbarea nu dispare, pacientul dezvoltă dureri insuportabile, agravate chiar și cu o mișcare ușoară, tuse sau strănut. În timpul sarcinii, apare creșterea în greutate, ceea ce înrăutățește bunăstarea generală a unei femei și provoacă simptome constante de osteocondroză.
În stadiile extreme, inervația este perturbată și măduva spinării este afectată. Corsetul muscular nu face față protecției, vertebrele sunt distruse, se formează hernii intervertebrale. Există defecțiuni în funcționarea intestinelor, stomacului, sistemului genito-urinar. Bărbații au probleme cu potența. Durerea constantă și simptomele de intoxicație agravează bunăstarea unei persoane. Istoricul medical al unui pacient cu astfel de anomalii îl conduce adesea pe pacient la masa de operație.
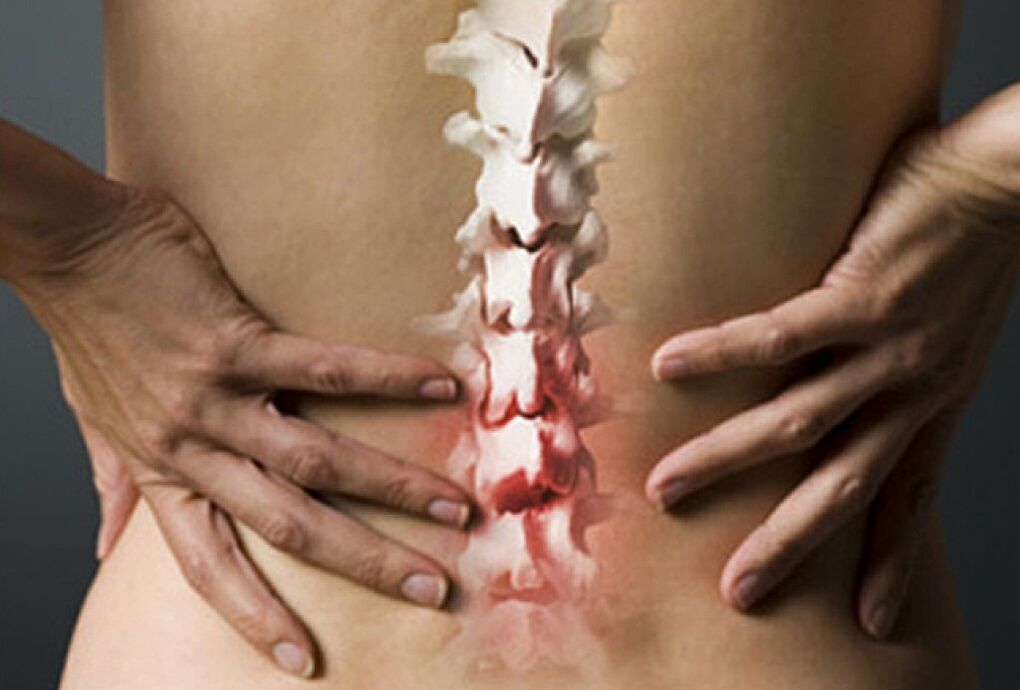
Tratament
Pentru a alege tratamentul potrivit pentru osteocondroză, se efectuează diagnostice. Istoricul medical și plângerile pacientului sunt studiate în detaliu. Exacerbarea face posibilă identificarea imaginii cu mai multă atenție folosind tehnici de diagnosticare. Istoricul medical al pacientului este actualizat cu noi simptome. Se ordonă o radiografie pentru a examina coloana vertebrală. În timpul sarcinii, radiografiile nu pot fi efectuate în același mod ca purtarea unui corset.
Există și alte metode de diagnosticare. Poate fi rezonanță magnetică sau tomografie computerizată. Se face o examinare cu ultrasunete pentru examinarea organelor interne, mai ales dacă istoricul medical indică diverse patologii.
Tratamentul în fiecare caz este selectat individual și ar trebui să fie cuprinzător. Există anumite principii care ajută la vindecarea bolii. Acestea sunt medicamente pentru ameliorarea durerii, o dietă pentru normalizarea funcționării organelor interne. De asemenea, nu puteți încălzi zona afectată.
În timpul sarcinii, trebuie mai întâi să vă faceți griji cu privire la sănătatea fătului. Cu un curs de alergare, pe lângă cursul principal de terapie, este necesar să purtați un corset. În caz de afectare a funcției intestinale, se folosesc supozitoare speciale. De asemenea, nu puteți încălzi mușchii spatelui inferior, dacă există o exacerbare. Dieta este prescrisă după consultarea unui medic ginecolog. Încărcarea ar trebui să fie specială și la o anumită oră.
Tratamentul vizează în principal eliminarea simptomelor, refacerea funcțiilor fiziologice ale coloanei vertebrale.
Pentru durere, este necesar să luați AINS, antispastice, analgezice. Remediul necesar va fi prescris de medic. Puteți ameliora durerea severă cu ajutorul blocării novocainei.
Dieta exclude alimentele care sunt dăunătoare și dificile pentru ficat și rinichi. Nu abuzați de alcool, țigări. Pentru a vindeca boala, puteți combina medicamente și metode alternative de terapie în același timp. Încărcarea ar trebui să intre în ritmul vieții. Este imposibil să încălziți zona leziunii în timpul exacerbării și la începutul tratamentului. Dieta trebuie prescrisă pentru o lungă perioadă de timp.
Masaj eficient, terapie manuală, kinetoterapie și exerciții zilnice – asta te va ajuta să scapi de boală și să te menții mereu în formă.


























